
Dr. Luiz Antônio Bailão CRM: 17.555
Quarto estirão: da décima à décima quinta semana
Temos um grande crescimento vilositário placentário, nitidamente visível pelo aumento rápido do volume da placenta, a qual parece desproporcional em relação à cavidade uterina.
A placenta hemocorial humana tem dois componentes: o materno e o fetal. Os clínicos conhecem mais sobre as duas ondas de migração placentária no leito vascular uterino ma- terno, quando a placenta mergulha nos vasos endometriais e depois nos vasos miometriais. A migração final no leito vascular materno termina ao redor da décima oitava semana. Essa “invasão” uterina pode ser analisada pelo Doppler espectral das artérias uterinas durante o exame morfológico do primeiro trimestre. Tem valor para o rastreamento de risco ma- ternofetal. O IP máximo (média das duas artérias uterinas) que utilizo é de 2,86 (+ 2DP). Alguns utilizam valores menores (+ 1DP) o que provoca uma incidência muito alta de falsos positivos. O protocolo da Fundação de Medicina Fetal (www.fetalmedicine.org) não utiliza valor de corte, mas sim um cálculo de risco baseado em vários parâmetros, incluindo o IP das artérias uterinas.
Frequentemente recebo imagens do primeiro ou segundo trimestre mostrando um tumor hipervascular na parede uterina retroplacentária. Nada mais é do que a angiomatose funcional dilatada miometrial retroplacentária, provocada pela invasão e proliferação dos vasos miometriais, associada a uma hiperplasia muscular. É uma alteração transitória, a qual regride espontaneamente em tempos variáveis. Quando persiste após um aborto espon- tâneo ou um parto vaginal, pode ser confundida com neoplasia trofoblástica e cria a maior confusão. Em dúvida, basta dosar o HCG no plasma materno. Na angiomatose placentária é negativo e na doença trofoblástica é positivo elevado. Conduta na falsa neoplasia: nenhuma.
As vilosidades coriais (componente fetal) apresentam uma proliferação intensa entre 10 e 15 semanas, gerando vasos de terceira e quarta ordem (pontas vilositárias). A placenta cresce de tamanho, apresenta incompatibilidade transitória com a cavidade uterina e simula uma placenta prévia, a qual regride no segundo trimestre. Alguns ecografistas fazem diag- nóstico intempestivo de placenta baixa no exame da TN, provocando um grande estresse desnecessário nas gestantes. Em 99,9% das vezes não irá ocorrer placenta prévia e esse diagnóstico do primeiro trimestre é totalmente inútil. Porque não deixar para referir placenta baixa no exame morfológico de 22 a 24 semanas e fazer o diagnóstico de placenta prévia com 30 a 32 semanas? É mais sensato.
Essa multiplicação vilositária pode ser monitorada através do Doppler espectral das artérias umbilicais. Até treze a catorze semanas, as artérias umbilicais mostram ausência de fluxo na telediástole (diástole “zero”). Entre catorze e dezesseis semanas, a telediástole passa a exibir fluxo positivo, indicando bom desenvolvimento vilositário. A persistência da diástole “zero” após dezesseis semanas indica mal desenvolvimento vilositário primário e risco para restrição precoce do crescimento fetal, geralmente relacionado com aneuploidia ou com placentite.
Quinto estirão: da décima quinta à décima oitava semana
Desenvolvimento acelerado das unidades funcionais hepáticas e do sistema porta hepático.
Ocorre uma multiplicação intensa dos hepatócitos, dos lóbulos hepáticos e das tríades portais (vaso porta, artéria hepática e ducto biliar). O fígado desenvolve uma hipertrofia e uma hiperplasia para fazer frente às necessidades metabólicas do crescimento fetal da segunda metade da gravidez. Como o metabolismo fetal, até a trigésima quarta semana, é centrado no glicogênio, podemos dizer que ocorre uma glicogenose hepática funcional. Não é a doença metabólica glicogenose, pois essa só provocará alteração hepática após o nascimento, quando cessarem as trocas maternofetais.
Com o desenvolvimento hepático, a veia umbilical é incorporada definitivamente ao sistema porta, e o seu fluxo será direcionado aos lóbulos hepáticos. Por esse motivo, o vo- lume de fluxo no ducto venoso diminui consideravelmente, passando a representar apenas 15 a 25% do volume da veia umbilical, a qual passará a suprir as necessidades hepáticas. O IP do ducto venoso diminui devido à menor pressão dirigida ao coração esquerdo.
O fluxo hepático aumentado leva ao aumento do fluxo no coração direito, compensado pelo aumento do canal arterial, caso contrário o feto sofreria uma hipertensão pulmonar. O canal arterial aumenta o fluxo aórtico para compensar as necessidades maiores do sistema digestório, do sistema urinário etc. As necessidades da cabeça serão supridas pelo fluxo no forame oval, através da soma do fluxo do ducto venoso e parte do fluxo da cava inferior, a qual tem maior volume devido ao fluxo hepático.
O aumento do fluxo no aparelho urinário provoca um aumento do volume urinário fetal. O volume amniótico passa a ter composição urinária predominante. Por esse motivo, uma malformação do aparelho urinário que impeça a micção fetal só levará ao oligo-hidrâm- nio grave no segundo trimestre.
Entre 18 e 28 semanas, o feto apresentará um crescimento global contínuo lento e uniforme, com o peso passando de 200 gramas para 1000 gramas.
Sexto estirão: da vigésima nona à trigésima oitava semana
Crescimento acelerado da musculatura e do tecido adiposo.
O peso fetal passa de 1000 gramas para 3200 gramas (peso médio), graças ao ganho rápido de massa muscular e de tecido adiposo. A curva de crescimento do peso fetal mostra um aumento do índice de aceleração. Vocês podem consultar essa curva nos gráficos que estão nos relatórios de exame dos aparelhos de ultrassonografia. A curva do peso fetal é a única que aumenta o IA, o que não ocorre com o crescimento da cabeça e dos ossos longos.
O fígado fetal volumoso, devido à hipertrofia funcional, somado ao aumento do tecido adiposo abdominal provoca uma inversão da relação circunferência craniana x circunferên- cia abdominal ao redor da trigésima quinta semana. O abdome fica maior do que a cabeça, o feto fica gordo e fofo, tudo isso para aumentar a reserva fetal destinada ao período de fome perinatal que os conceptos passam, quando sempre perdem peso. É um mecanismo funcional importante para a saúde do indivíduo.
Os fetos que perdem peso antes da trigésima quinta semana, geralmente devido à insuficiência placentária, terão maiores riscos para problemas metabólicos e doenças múltiplas pela vida toda, a chamada hipótese de Barker, já mais do que comprovada com estudos longitudinais. As causas da insuficiência placentária são conhecidas de longa data: hipertensão arterial materna, placentite crônica, anomalia cromossômica, doenças que diminuem a perfusão uterina (trombofilia, doença materna autoimune) etc.
Para o feto, a insuficiência placentária depende, por um lado, da diminuição da per- fusão materna (provoca infartos do espaço interviloso) e, por outro lado, da diminuição do número de vilosidades funcionantes (provoca diminuição do volume placentário). A atrofia placentária pode ser pesquisada pelo Doppler. As artérias uterinas (perfusão do espaço interviloso) e as artérias umbilicais (perfusão das vilosidades) permitem o rastreamento desses eventos. O período crítico é aquele entre 26 e 32 semanas. A análise espectral das artérias umbilicais é a mais confiável e a única certificada pela Fundação Cochrane. O fluxo
telediastólico ausente (diástole “zero”) ou reverso indica uma situação gravíssima e de alto risco fetal. A resistividade umbilical aumentada (IR > 0,75) já é um elemento preocupante, indicando perda da perfusão vilositária. A resistividade arterial uterina tem menor acurácia nesse período.
O sofrimento fetal crônico é um processo ativo e progressivo. Compromete a nutrição fetal e, posteriormente, compromete a oxigenação fetal.
A desnutrição leva à restrição do crescimento, com desaceleração do ganho de peso aferida pela medida da circunferência abdominal. A circunferência abdominal diminuída significa perda das reservas hepáticas de glicogênio (o fígado diminui de volume) e falta de crescimento do tecido adiposo abdominal. A análise espectral das artérias umbilicais acusa a atrofia placentária e a biometria fetal acusa a desaceleração do ganho de peso.
A hipóxia leva à vasodilatação das artérias cerebrais, das artérias coronárias cardíacas e das artérias adrenais. A análise espectral das artérias cerebrais acusa a vasodilatação defensiva do feto, revelando resistividade diminuída (IR < 0,65). Num primeiro tempo, a hipóxia provoca uma acidose respiratória fetal, com diminuição do oxigênio e aumento do gás carbônico circulantes. É a causa da vasodilatação de algumas artérias fetais.
A hipóxia crônica provoca, num segundo tempo, uma acidose metabólica fetal, com aumento de radicais ácidos na corrente sanguínea e diminuição do pH plasmático. Na fase de acidose metabólica, a condição fetal é grave: o fígado está atrofiado, o crescimento do esqueleto está diminuído, a musculatura está atrofiada e o cérebro desacelera o cresci- mento. Na fase terminal, a contração miocárdica se altera e surge a insuficiência cardíaca.
Na hipóxia crônica grave, o ducto venoso mostra perfusão alterada, com aumento da pulsatilidade (IP ≥ 0,75) devido ao aumento da velocidade e da pressão no átrio cardíaco esquerdo. O aumento da pulsatilidade no ducto venoso é secundário a dois eventos: a atrofia hepática desvia o sangue da veia umbilical para o ducto; e a acidose metabólica diminui o pós-carga do ventrículo cardíaco esquerdo (perda da contração miocárdica) com aumento da pressão no átrio esquerdo.
Do ponto de vista hemodinâmico, a desnutrição e a hipóxia provocam um retorno ao estágio do período fetal do primeiro trimestre: telediástole umbilical ausente (atrofia placen- tária) e pulsatilidade elevada no ducto venoso (atrofia hepática e acidose metabólica). Vale referir que a alteração no ducto venoso não é um evento precoce na evolução do sofrimento fetal crônico e, portanto, ao contrário do que muitos referem, não é o melhor marcador para a interrupção da gestação. É muito tarde, o feto já perdeu e já lesou muitos tecidos. Se não morrer, as sequelas futuras serão muito graves. Devemos, se possível, interromper o processo na fase de desnutrição simples ou na fase de acidose respiratória, e não na fase de acidose metabólica (ducto alterado).
Sétimo estirão: da trigésima sexta semana à quarta semana pós-natal
Multiplicação acelerada dos neurônios cerebrais e migração cortical.
É um período importantíssimo do desenvolvimento cerebral, estabelecendo conexões e ampliando as funções cerebrais. O crescimento cerebral mantém o seu ritmo sem ocor- rer aceleração da medida da circunferência craniana. O metabolismo cerebral aumenta e ocorre vasodilatação arterial cerebral compensatória. O Doppler espectral revela diminuição da resistividade, o que é normal para o período e não deve ser interpretado como sinal de hipóxia fetal.
O conhecimento desse estirão é muito importante para não haver confusão de diagnóstico ecográfico. A análise espectral das artérias cerebrais só tem valor até trinta e cinco semanas para o diagnóstico da hipóxia fetal. Qualquer intercorrência fetal após a 35a semana (restrição do crescimento, oligo-hidrâmnio, diminuição da atividade fetal etc.) é indicativo de interrupção da gravidez pois o feto estará maduro e não haverá necessidade de complementação com a perfusão cerebral.
Nas últimas semanas de gravidez, se o feto estiver em apresentação cefálica, a cabeça ficará comprimida (normal) e haverá um aumento da resistividade, falsificando a avaliação do fluxo cerebral. Além disso, nesse período temos maior dificuldade para localizar as estruturas cerebrais e, sem percebermos, aumentaremos a compressão com o transdutor, provocando uma falsa resistividade aumentada. Mais motivos para não valorizarmos o estudo Doppler cerebral após as 35 semanas.
Terminarei o assunto por ora. A minha intenção ao descrever os estirões do desen- volvimento fetal foi mostrar a grande importância que o conhecimento da embriologia, da anatomia, da fisiologia e da fisiopatologia traz para a realização e a correta interpretação da ecografia.
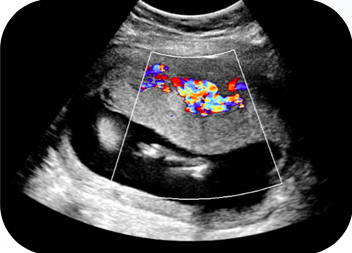
A: Leito vascular retroplacentário (pseudotumor)
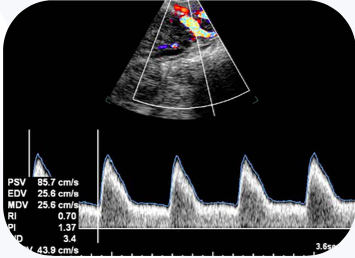 .
. 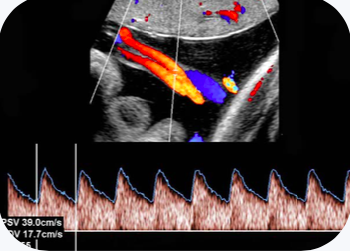
B e C: Artérias uterinas e artérias umbilicais com fluxos normais, indicando placentação adequada.
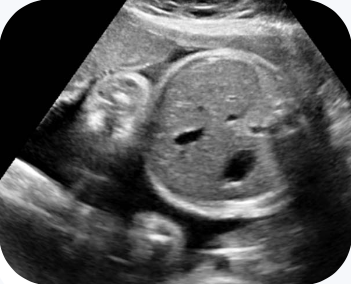
D: Circunferência abdominal fetal. Crescimento normal, indicando nutrição fetal adequada.
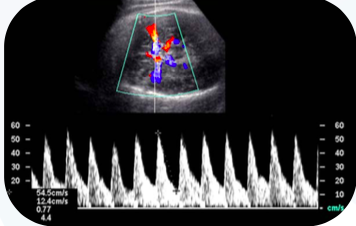
E: Artéria cerebral média do feto com impedância normal.
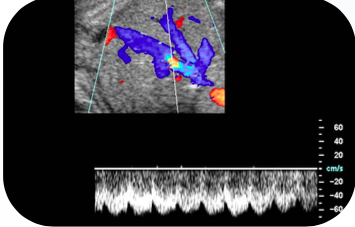
F: Ducto venoso no terceiro trimestre com impedância normal.
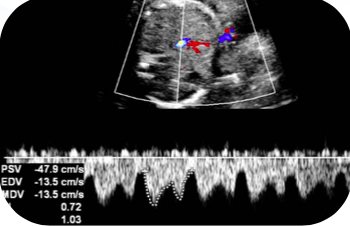
G: Sofrimento fetal crônico grave. Ducto venoso com impedância aumentada.